Gesundheitspolitik: Das Zusammenspiel verbessern
Um das Gesundheitssystem fit für die Zukunft zu machen, muss das Zusammenspiel von niedergelassenen Ärzten, Kliniken und anderen Akteuren verbessert werden. Für den ländlichen Raum braucht es neue Konzepte, zum Beispiel ambulante Versorgung in Krankenhäusern.
Wie wichtig ein gut funktionierendes Gesundheitssystem ist, hat die Corona-Pandemie vor Augen geführt. Auch langfristig ist angesichts einer alternden Bevölkerung mit großen Herausforderungen zu rechnen. Inwieweit das hiesige System denen gewachsen ist, hat Thomas Gerlinger von der Universität Bielefeld mit Unterstützung der Hans-Böckler-Stiftung untersucht. Seiner Analyse zufolge hapert es insbesondere an der „Integration der stark fragmentierten Versorgungsstrukturen“. Die verschiedenen Leistungen – von der Prävention über die Krankenhausversorgung bis hin zu Rehabilitation und Pflege – sollten stärker verzahnt werden. Darüber hinaus seien unter anderem mehr Prävention und neue Ansätze für die Versorgung in strukturschwachen Regionen nötig.
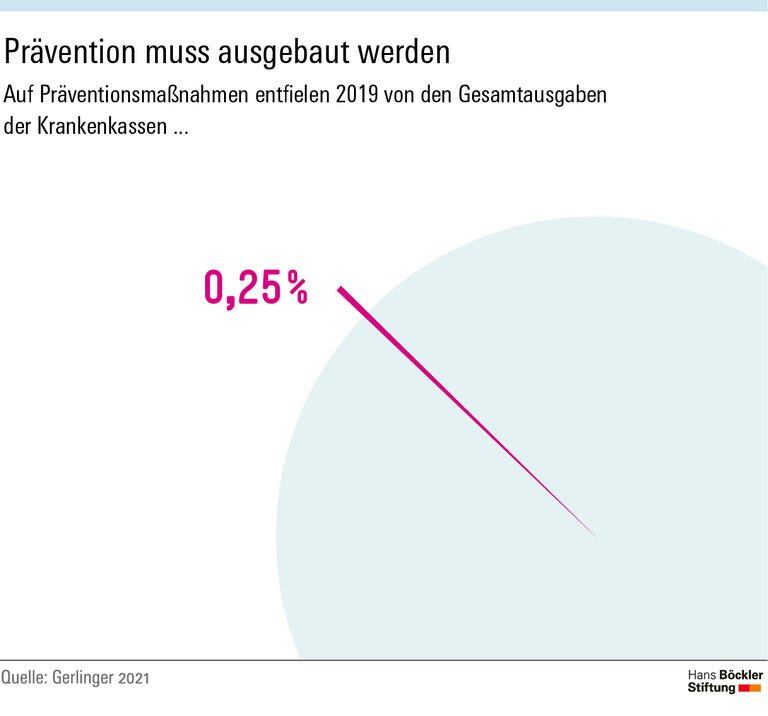
Gesundheitsförderung und Prävention hätten in Deutschland nach wie vor einen „viel zu geringen Stellenwert“, schreibt der Soziologe. Die Krankenkassen hätten 2019 für diesen Bereich gerade einmal 600 Millionen Euro oder 0,25 Prozent der Gesamtausgaben verwendet. Ein erheblicher Anteil davon sei auf individuelle Verhaltensprävention entfallen, also zum Beispiel auf Kurse zu Ernährung, Bewegung oder Stressbewältigung. Solche Maßnahmen seien aber wenig effektiv, solange sich an den Lebensverhältnissen und den Arbeitsbedingungen nichts ändert. Die Gesundheitsämter – traditionell eine „Kerninstitution bevölkerungsbezogener Präventionspolitik“ – fristeten ein Schattendasein. Sie sollten nach Gerlingers Ansicht finanziell, personell und technisch gestärkt und an der Umsetzung der 2016 per Gesetz beschlossenen nationalen Präventionsstrategie beteiligt werden. Sämtliche Maßnahmen der Krankenkassen müssten dem Kassenwettbewerb entzogen und gemeinsam und einheitlich finanziert werden, zum Beispiel im Rahmen eines Präventionsfonds.
Für ein Grundproblem hält der Forscher die Abschottung zwischen den Versorgungssektoren: Zwischen Hausärzten, Fachärzten, Krankenhäusern, Reha-Kliniken und Sozialarbeitern finde zu wenig Austausch statt, es gebe zu wenig Abstimmung bei Behandlung und Nachsorge. Abhilfe schaffen sollen seit 2002 sogenannte Disease-Management-Programme. Das sind strukturierte Behandlungsprogramme für bestimmte chronische Krankheiten wie Asthma, Diabetes oder Depressionen, die eine enge Kooperation der beteiligten Behandler, ein kontinuierliches Qualitätsmanagement und Schulungen vorsehen. Ende Juni 2020 haben 7,2 Millionen Versicherte an solchen Programmen teilgenommen. Studien deuten laut Gerlinger auf positive Effekte hin, das Potenzial sei hier aber noch nicht ausgeschöpft.
Eine Schlüsselrolle sollten eigentlich die Hausärzte spielen, indem sie ihre Patienten informieren und die Behandlung koordinieren, so der Wissenschaftler. Das Problem: Ihr Anteil an allen Ärzten mit Kassenzulassung ist allein zwischen 2008 und 2019 von 40,1 auf 36,6 Prozent zurückgegangen. Ende 2019 waren fast drei Viertel von ihnen 50 oder älter, mehr als ein Drittel über 60. Die „hausarztzentrierte Versorgung“, die die Kassen seit 2007 flächendeckend anbieten müssen, soll dem Bedeutungsverlust entgegenwirken. Die Teilnehmer – 2017 waren es 5,4 Millionen Versicherte – verpflichten sich, bei gesundheitlichen Beschwerden zuerst den Hausarzt und Fachärzte erst nach einer Überweisung aufzusuchen. Auch hier deuten Auswertungen auf eine Verbesserung der Behandlungsqualität hin.
Zu einer stärkeren Integration bei der ambulanten Versorgung könnten der Studie zufolge auch die seit 2004 zugelassenen Medizinischen Versorgungszentren beitragen, in denen Ärzte fachübergreifend zusammenarbeiten, zum Teil auch mit anderen Gesundheitsberufen wie Physio- oder Psychotherapeuten. Ende 2019 gab es 3500 solcher Zentren mit mehr als 20 000 Ärzten. Die Grundidee sei aber oft nicht umgesetzt, kritisiert Gerlinger: Knapp die Hälfte der Einrichtungen bestehe aus maximal vier Ärzten, die multiprofessionelle Kooperation spiele nur eine untergeordnete Rolle. Ein weiteres Problem: Die Versorgungszentren könnten ins Visier von privaten Finanzinvestoren geraten. Eine „Unterordnung der Krankenversorgung unter kurzfristige Verwertungsinteressen“ müsse der Gesetzgeber unterbinden.
Grundsätzlich sinnvoll wäre es nach Einschätzung des Autors, die Krankenhäuser stärker in die ambulante Versorgung einzubeziehen. Erste Schritte in diese Richtung seien in den vergangenen Jahren bereits gegen den Widerstand der niedergelassenen Ärzte durchgesetzt worden, etwa bei ambulanten Operationen, hoch spezialisierten Leistungen oder seltenen Krankheiten. Nach wie vor ist das aber die Ausnahme: Dem Mikrozensus 2017 zufolge findet die ambulante Behandlung nur bei gut acht Prozent der Patienten im Krankenhaus statt.
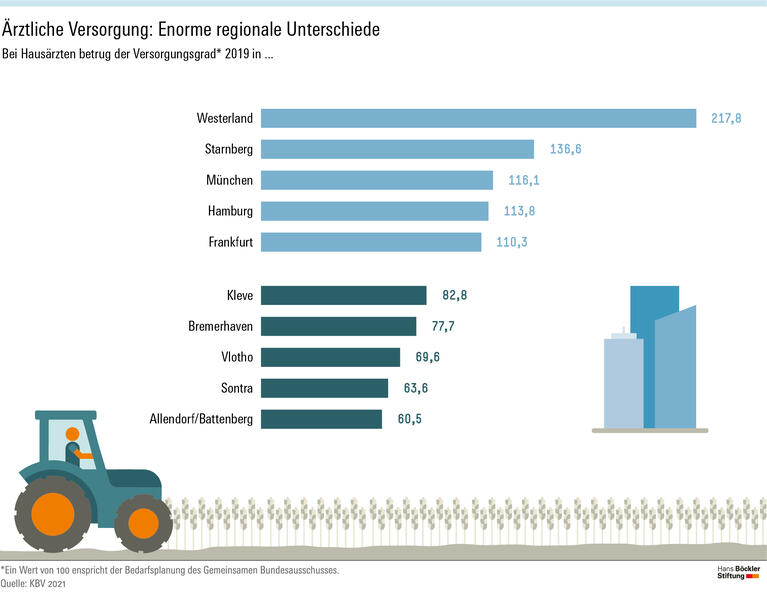
Die Kliniken könnten der Analyse zufolge auch dazu beitragen, den Ärztemangel in manchen Regionen zu kompensieren. Denn hier gebe es eine enorme Unwucht: Deutschlandweit habe die Zahl der Ärzte zwischen 1991 und 2019 von 244 000 auf über 400 000 zugenommen, die Arztdichte sei mit einem Wert von 5,0 pro 1000 Einwohner auch im internationalen Vergleich „außerordentlich hoch“. Doch während vor allem in Ballungsräumen bisweilen eine Überversorgung herrscht, hätten viele strukturschwache oder ländliche Gebiete das Nachsehen. Gegenmaßnahmen wie finanzielle Anreize für Ärzte in unterversorgten Gebieten oder spezielle Stipendien für Medizinstudenten hätten bislang wenig bewirkt. Gerlinger plädiert zum einen dafür, betroffene Kommunen bei der Gründung von Eigeneinrichtungen zur ambulanten Versorgung finanziell und fachlich zu unterstützen. Zum anderen sollte der Gesetzgeber es ermöglichen, die Rolle und Funktion von Krankenhäusern flexibel an den regionalen Bedarf anzupassen und sie grundsätzlich auch für die ambulante Behandlung zu öffnen, wenn die ärztliche Versorgung nicht ausreicht.
Die Bedeutung, die Krankenhäuser für ländliche Regionen haben, müsse auch berücksichtigt werden, wenn es um die Reform der stationären Versorgung geht, erklärt der Forscher. Grundsätzlich gelte zwar, dass die Krankenhausdichte in Deutschland sehr hoch ist und durch Zentralisierung und Spezialisierung zum Teil eine bessere Versorgungsqualität erreichbar wäre. Der Ruf allein nach Zusammenlegungen greife aber zu kurz. Vielmehr sei es eine staatliche Aufgabe, die Existenz bedarfsnotweniger Kliniken insbesondere in strukturschwachen Gebieten finanziell sicherzustellen. Die bisher nach Krankenhäusern und Kassenärzten getrennt durchgeführte Bedarfsplanung sollte sektorenübergreifend stattfinden und auch Reha und Pflege einschließen.
Thomas Gerlinger: Vom versäulten zum integrierten Versorgungssystem: Reformbedarf und Handlungsempfehlungen, Working Paper der HBS-Forschungsförderung Nr. 205, Februar 2021