Gesundheit: Krankenhäuser: Fallpauschalen abschaffen
Das Abrechnungssystem, mit dem Leistungen der Krankenhäuser in Deutschland vergütet werden, erzeugt Kostendruck zulasten der Behandlungsqualität und der Beschäftigten.
Die dramatische Unterbesetzung in der stationären Krankenpflege – es fehlen mindestens 100 000 Vollzeitstellen – ist auch eine Folge des vor rund 15 Jahren eingeführten Fallpauschalen-Systems. Zudem hat dieses Abrechnungssystem eine Privatisierungswelle angeschoben, durch die es erstmals in der Bundesrepublik weniger Allgemeinkrankenhäuser in öffentlicher Trägerschaft gibt als Kliniken, die zu privaten, gewinnorientierten Konzernen gehören. Dieser Trend könnte sich fortsetzen, wenn Einnahmeausfälle durch die Corona-Pandemie nicht ausreichend ausgeglichen werden und Kommunen gleichzeitig aufgrund von Steuerausfällen nicht in der Lage sind, Verluste ihrer Kliniken auszugleichen, warnt der Pflegewissenschaftler Michael Simon in einer von der Hans-Böckler-Stiftung geförderten Studie. Angesichts der negativen Erfahrungen empfiehlt der Wissenschaftler von der Hochschule Hannover, die Fallpauschalen abzuschaffen. Ersetzen sollte sie ein Vergütungssystem, das von einer qualitätsorientierten staatlichen Krankenhausplanung ausgeht und die wirtschaftliche Sicherung aller Krankenhäuser gewährleistet, die benötigt werden.
Aktuell umfasst der Katalog der Fallpauschalen rund 1300 Einzelposten. Was auf den ersten Blick wie ein differenziertes Verfahren wirken mag, entpuppt sich nach Simons Analyse jedoch als grobes, oft intransparentes Raster, das auf unterschiedlichen Ebenen hoch problematische Wirkungen erzeugt. Das beginne bei der Definition der Fallgruppen. Simon kritisiert das System als „in hohem Maße medizinisch inhomogen. Es fasst Patienten mit teilweise sehr unterschiedlichen Diagnosen und Behandlungsarten zu gleichen Fallgruppen zusammen.“ So entstünden „Kostenunterschiede, die es für Krankenhäuser lukrativ machen, selektiv nur wenig kostenaufwändige Patientengruppen zu behandeln und die anderen entweder abzuweisen oder an andere Krankenhäuser weiterzuleiten“.
Die Qualität leidet
Diese Verzerrung werde verschärft dadurch, dass die Stichprobe der Kliniken, deren Daten in die Kalkulation der Fallpauschalen einfließen, nicht repräsentativ für die Gesamtheit der deutschen Krankenhäuser ist. Auch dadurch erscheine die jährliche Neufestsetzung der Pauschalen aus Sicht vieler Krankenhäuser als „eine Art Glücksspiel“. Noch gravierender: Bei der Kalkulation der Pauschalen wird den erhobenen durchschnittlichen Kosten nicht systematisch die dabei erreichte Behandlungsqualität gegenübergestellt, betont Simon. Beispielsweise flössen keinerlei Daten zur „Strukturqualität“ in den Krankenhäusern ein, etwa der Personalausstattung auf den Stationen. So sei in diesem System auch nach 15 Jahren „vollkommen unbekannt, welche Qualität hinter den ermittelten Durchschnittskosten steht“. Letztlich bestraft es „eine überdurchschnittlich gute Personalbesetzung mit Verlusten und belohnt Unterbesetzung mit Gewinnen“.
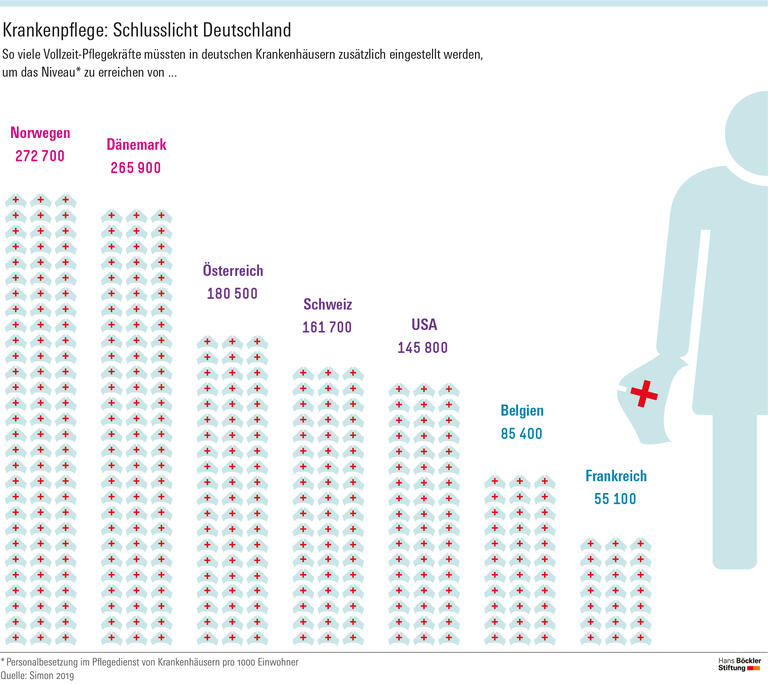
Zwar wurde der ärztliche Dienst in den vergangenen Jahrzehnten deutlich aufgestockt, von 2002 bis 2017 um 46 000 Vollzeitstellen. Im durch die Fallpauschalen finanziell gedeckelten System mussten die zusätzlichen Ausgaben aber an anderer Stelle eingespart werden. Das geschah etwa beim technischen und Servicepersonal der Krankenhäuser, das über Ausgliederungen in Tochterfirmen mit oftmals deutlich schlechterer Bezahlung wechseln musste. Noch drastischer waren die Auswirkungen im Pflegedienst: Allein zwischen 2002 und 2006, also rund um die Einführung der Fallpauschalen, fielen an deutschen Krankenhäusern 33 000 Vollzeitstellen, etwa zwölf Prozent, in der Pflege weg – ein personeller Aderlass, der längst nicht wieder wettgemacht wurde. Würde man die Personalbesetzung im Pflegedienst deutscher Krankenhäuser auf das Niveau anheben, das die Schweiz oder Dänemark pro 1000 Einwohner haben, müssten zwischen 160 000 und 260 000 Vollzeitkräfte zusätzlich eingestellt werden, so Simon.
„Angesichts dieser erheblichen Unterbesetzung im Pflegedienst deutscher Krankenhäuser muss davon ausgegangen werden, dass dies Auswirkungen auf die Qualität der Patientenversorgung hat“, schreibt der Forscher. Zahlreiche qualitative Untersuchungen zum Pflegenotstand beschrieben das Problem realistisch, auch wenn es überraschenderweise bislang keine großangelegten bundesweiten Untersuchungen dazu gebe. Im Ausland sei die Forschung weiter. Und der „weit überwiegende Teil dieser Studien kam zu dem Ergebnis, dass es einen signifikanten Zusammenhang zwischen der Anzahl und Qualifikation des Pflegepersonals und einem Großteil von Komplikationen gibt. Unterbesetzung erhöht das Risiko schwerer und lebensbedrohlicher Komplikationen bis hin zum Versterben.“
Der finanzielle Druck durch das Fallpauschalen-System hat nach Simons Analyse auch die Trägerlandschaft der deutschen Krankenhäuser deutlich verändert. Vor und während der Einführung der neuen Finanzierungsregeln übernahmen private Konzerne etliche kommunale Krankenhäuser, deren Betrieb Städte oder Landkreise auf der neuen Abrechnungsbasis nicht mehr finanzieren wollten. So stieg zwischen 2000 und 2010 die Zahl der privaten Allgemeinkliniken um rund 30 Prozent von etwa 440 auf 575. Die Privatisierungswelle dürfte den Druck auf die Personalausstattung noch erhöht haben, schätzt Simon. Schließlich müssten Kliniken in privater Trägerschaft Gewinne abwerfen.
Kostendeckung statt Pauschalen
Der Forscher konstatiert eine wachsende Unzufriedenheit mit dem System der Fallpauschalen, auch in der Politik. Daher bestehe nun die Möglichkeit eines Umstiegs. Sinnvoller als Fallpauschalen sei eine Krankenhausfinanzierung nach dem Selbstkostendeckungsprinzip, sagt Simon. Diese beruhe darauf, dass Kliniken, die im Landeskrankenhausplan als notwendig anerkannt werden, im Rahmen von Wirtschaftlichkeitsvorgaben das nötige Geld bekommen, um ihren Betrieb sicherzustellen. Außerdem sollten Qualitätskriterien bei der Krankenhausplanung ein hohes Gewicht bekommen.
Dass das System der Fallpauschalen gescheitert ist, zeigt sich nach Analyse des Forschers auch daran, dass die seit diesem Jahr geltenden neuen Pflegebudgets für Kliniken, mit denen der eklatante Personalmangel gemildert werden soll, auf den tatsächlichen Selbstkosten für Pflegepersonal beruhen und nicht mehr auf dem Pauschalen-System. „Das kann als Beleg dafür gewertet werden, dass die Sicherstellung einer bedarfsgerechten Krankenhausversorgung ohne das Selbstkostendeckungsprinzip nicht dauerhaft erreichbar und zu gewährleisten ist“, so Simon.
Michael Simon: Das DRG-Fallpauschalensystem für Krankenhäuser. Kritische Bestandsaufnahme und Eckpunkte für eine Reform der Krankenhausfinanzierung jenseits des DRG-Systems, Working Paper der HBS-Forschungsförderung Nr. 196, November 2020